Leiszmanioza
| leishmaniasis | |
| ICD-10 | |
|---|---|
| B55.0 | Leiszmanioza trzewna |
| B55.1 | Leiszmanioza skórna |
| B55.2 | Leiszmanioza śluzówkowo-skórna |
| B55.3 | Leiszmanioza niezidentyfikowana |
Leiszmanioza (łac. i ang. leishmaniasis) – grupa chorób pasożytniczych, wywoływanych przez wiciowce z rodzaju Leishmania. Przenoszona poprzez muchówki (moskity) z rodzajów Lutzomyia (w Nowym Świecie) i Phlebotomus (w Starym Świecie). Choroba wzięła swą nazwę od nazwiska szkockiego patologa Williama Booga Leishmana. To on w 1901 zidentyfikował obce organizmy w śledzionach osób zmarłych z powodu „gorączki z Dum-Dum”.
Większość chorób z tej grupy może być przenoszona tylko pomiędzy zwierzętami, ale niektóre z nich mogą się przenosić (poprzez moskity) pomiędzy ludźmi. Zakażenie u ludzi powoduje 21 z ogólnej liczby 30 gatunków, które atakują zwierzęta. Niektóre z nich to L. donovani, L. mexicana, L. tropica, L. major i L. aethiopica.
Epidemiologia
Szacuje się, że w obszarze występowania leiszmaniozy mieszka 350 mln ludzi (88 krajów). Są to tereny sięgające od lasów deszczowych w Ameryce Południowej do pustyń Azji Zachodniej. 90% przypadków jednej z najgroźniejszych leiszmanioz – tzw. leiszmaniozy trzewnej występuje w Bangladeszu, Nepalu, Sudanie i Brazylii i z reguły wśród ubogich i słabo odżywionych mieszkańców. Na leiszmaniozę często zapadają też mieszkańcy Meksyku, Ameryki Środkowej i Południowej (oprócz Urugwaju i Chile), Azji (z wyjątkiem części południowo-wschodniej), Bliskiego Wschodu, Afryki (w szczególności wschodnia i północna część) i południowej Europy. Ostatnio zauważa się także zwiększanie zasięgu leiszmaniozy w kierunku północnej części Teksasu[1]. Leiszmanioza nie występuje natomiast w Australii i Oceanii.
W Polsce leiszmaniozę skórną stwierdza się najczęściej u turystów oraz u kierowców ciężarówek powracających z Bliskiego Wschodu lub osób, które spędzały wakacje nad Morzem Śródziemnym[2].
Przypadki leiszmaniozy zostały odnotowane wśród żołnierzy amerykańskich stacjonujących w Iraku oraz wśród sił NATO w Afganistanie, o czym donosiły agencje prasowe[3].
Ocenia się, że co roku na leiszmaniozę choruje 12 mln osób. Każdego roku odnotowuje się około 2 mln nowych zachorowań, z czego większość to leiszmaniozy skóry (około 1,5 mln), a 1/4 przypadków to leiszmanioza trzewna[2].
Etiologia
Leiszmanioza jest roznoszona poprzez ukąszenie samic muchówek, możliwe jest też zarażenie poprzez rozgniecenie owada i wtarcie go do rany. Pasożyty są wprowadzane do krwi w postaci promastygotów. Ślina moskitów zawiera składniki powstrzymujące krzepnięcie krwi – peptydy rozszerzające naczynia krwionośne oraz enzymy o właściwościach przeciwzapalnych, przeciwkrzepliwych oraz znieczulających. Substancje te odgrywają dużą rolę przy transmisji pasożytów i spełniają rolę czynników wspomagających. Tzw. rezerwuar zarażenia stanowią zwierzęta dzikie (np. małpy, gryzonie) oraz domowe (najczęściej psy), chociaż w niektórych regionach rezerwuar stanowi też człowiek.
Odpowiedzialne za chorobę są wiciowce (Leishmania) z rodzaju świdrowców (Trypanosomatidae), które w swojej rozwojowej formie (leptomonas) żyją w układzie pokarmowym muchówek. Dopiero w układzie krwionośnym bądź limfatycznym zarażonego przez owada żywiciela osiągają formy dojrzałą (tzw. leiszmania). Pierwotniaki te przekształcają się z postaci wiciowej (występuje u muchówek i ma podłużny kształt) do bezwiciowej (występuje u zwierząt stałocieplnych i ma kształt owalny).
Rodzaje leiszmanioz
- leiszmanioza trzewna (kala-azar[4], czarna febra, gorączka dum-dum) – wywoływana przez wiciowce Leishmania donovani oraz L. infantum (znana też jako L. chagasi). Jest to jedna z najgroźniejszych odmian choroby. Najwięcej śmiertelnych epidemii ma miejsce w Indiach i Brazylii.
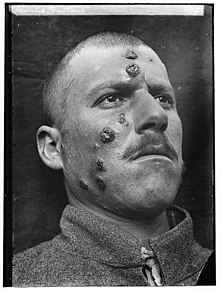
- leiszmanioza skórna (biały trąd) – wywoływana przez wiciowce L. major, L. tropica, L. mexicana, L. aeothiopica. Występuje na Bliskim Wschodzie oraz w Brazylii i Peru.
- leiszmanioza skórno-śluzówkowa (pendynka) – wywoływana przez L. brasiliensis. Atakuje mieszkańców Boliwii, Brazylii i Peru.
Objawy i przebieg
- leiszmanioza trzewna – gorączka (z okresami nasilenia), obfite pocenie się, nudności, obrzęki, uczucie rozbicia, obecność płynu w jamie otrzewnej, spadek masy ciała, anemia i szary odcień skóry. Charakterystyczne jest też duże zwiększenie objętości śledziony. Skóra przybiera szare zabarwienie (stąd nazwa czarna febra). O przypadku leiszmaniozy trzewnej świadczy w szczególności gorączka trwająca dłużej niż dwa tygodnie i brak poprawy po zastosowaniu leków przeciwmalarycznych.
- leiszmanioza skórna – owrzodzenia skóry, martwica tkanek pozostawiająca blizny po dłuższym czasie, trudno gojące się rany. Zmiany chorobowe obejmują najczęściej twarz, szyję, kończyny (generalnie odkryte części ciała).
- leiszmanioza skórno-śluzówkowa – zniekształcenia twarzy, uszkodzenia tkanek miękkich, chrząstek i kości nosa.
W celu potwierdzenia rozpoznania etiologicznego choroby, pobiera się bioptaty ze szpiku kostnego, wątroby oraz rozmazy krwi w celu uwidocznienia pierwotniaków.
Leiszmanioza nierzadko występuje równocześnie z AIDS. Ocenia się, że 1,5% pacjentów z AIDS na południu Francji choruje na leiszmaniozę trzewną[5].
Leczenie
Nieleczona leiszmanioza powoduje śmierć. Stosuje się kurację antybiotykową i leczenie związkami antymonu, takimi jak antymonoglukonian sodu (związki antymonu ze względu na toksyczność są coraz rzadziej stosowane). W przypadku leiszmaniozy skórnej podaje się jeszcze ketokonazol. Stosuje się również nowo opracowany lek cytostatyczny o nazwie miltefozyna[6][7]. Szczepionka przeciwko leiszmaniozie jest aktualnie opracowywana[8][9][10], dlatego jedynym sposobem jej zapobiegania jest unikanie przebywania w rejonach siedlisk muchówek.
Przypisy
- ↑ Houston Chronicle: Texas Doctors Find Skin Disease Moving North.
- ↑ a b Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny. [dostęp 2007-09-18]. [zarchiwizowane z tego adresu (2007-12-12)].
- ↑ Patrick Moser: US soldiers in Iraq hit by parasite. The American Society of Tropical Medicine and Hygiene, 11 listopada 2004. [dostęp 2010-05-17]. [zarchiwizowane z tego adresu (2010-08-06)]. (ang.).
- ↑ Poojan Agarwal i inni, Indian visceral leishmaniasis with extensive lymphadenopathy – An unusual presentation: A case report with literature review, „CytoJournal”, 14, 2017, DOI: 10.4103/1742-6413.205312, ISSN 1742-6413, PMID: 28567110, PMCID: PMC5430503 [dostęp 2017-08-17].
- ↑ Bosch RJ, Rodrigo AB, Sanchez P. Presence of Leishmania organisms in specific and non-specific skin lesions in HIV-infected individuals with visceral leishmaniasis. „Int J Dermatol”, 2002.
- ↑ Filariozy i leiszmanioza.
- ↑ Oral miltefosine to treat new world cutaneous leishmaniasis.
- ↑ Lukasz Kedzierski, Leishmaniasis Vaccine: Where are We Today?, „Journal of Global Infectious Diseases”, 2 (2), 2010, s. 177–185, DOI: 10.4103/0974-777X.62881, ISSN 0974-777X, PMID: 20606974, PMCID: PMC2889658 [dostęp 2017-08-03].
- ↑ Emanuela Handman, Leishmaniasis: Current Status of Vaccine Development, „Clinical Microbiology Reviews”, 14 (2), 2001, s. 229–243, DOI: 10.1128/CMR.14.2.229-243.2001, ISSN 0893-8512, PMID: 11292637, PMCID: PMC88972 [dostęp 2017-08-03].
- ↑ Portia M. Gillespie i inni, Status of vaccine research and development of vaccines for leishmaniasis, „Vaccine”, 34 (26), 2016, s. 2992–2995, DOI: 10.1016/j.vaccine.2015.12.071, ISSN 1873-2518, PMID: 26973063 [dostęp 2017-08-03].
Bibliografia
- Inwazje i choroby pasożytnicze. W: Zbigniew Pawłowski: Choroby zakaźne i pasożytnicze. Zdzisław Dziubek (red.). Wyd. wydanie III uaktualnione. Warszawa: Wydawnictwo Lekarskie PZWL, 2003, s. 466–467. ISBN 83-200-2748-9.
Linki zewnętrzne
- Doctors Without Borders’ leishmaniasis information page
- Drugs for Neglected Diseases Initiative
- International Leishmania Network. leishnet.net. [zarchiwizowane z tego adresu (2011-01-06)].
- Wanted: social entrepreneurs
![]() Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Media użyte na tej stronie
The Star of Life, medical symbol used on some ambulances.
Star of Life was designed/created by a National Highway Traffic Safety Administration (US Gov) employee and is thus in the public domain.Skin ulcer due to leishmaniasis, hand of Central American adult. Content Providers(s): CDC/Dr. D.S. Martin
Copyright Restrictions: None - This image is in the public domain and thus free of any copyright restrictions. As a matter of courtesy we request that the content provider be credited and notified in any public or private usage of this image.Image culled from en:Library of Congress. Not covered under copyright or copyright expired.
TITLE: Jericho buttons
CALL NUMBER: LC-M31- 14999[P&P]
REPRODUCTION NUMBER: LC-DIG-matpc-00823 (digital file from original photo)
RIGHTS INFORMATION: No known restrictions on publication.
MEDIUM: 1 negative : glass, dry plate ; 4 x 5 in. or smaller.
CREATED/PUBLISHED: 1917.
CREATOR:
American Colony (Jerusalem). Photo Dept., photographer.