Leukafereza
Leukafereza (ang. leukapheresis) – procedura mająca na celu selektywną separację leukocytów, odmiana aferezy. Zabieg polega na pobraniu krwi pełnej do separatora, w którym zostają oddzielone krwinki białe, a pozostałe elementy, to znaczy erytrocyty, trombocyty oraz osocze, zostają zwrócone do krwiobiegu. Metoda pozwala na obniżenie liczby leukocytów o 25–50%. Głównym zastosowania tej metody to doraźne obniżenie liczby leukocytów w celu zapobieganiu powikłaniom oraz pozyskiwanie komórek macierzystych do przeszczepu szpiku.
Procedura
Wykonanie jest mało inwazyjne i niebolesne. Polega na wykonaniu dwóch wkłuć do żył obwodowych w dwóch kończynach – zwykle żył w zgięciu łokciowym (żyła odłokciowa, żyła odpromieniowa). Następnie z jednej żyły zostaje pobierana krew, która przepływa do separatora, gdzie dochodzi do oddzielenia leukocytów. Po przejściu przez separator krew powraca do drugiej żyły w drugiej kończynie. Zabieg trwa od 2 do 4 godzin[1]. Działaniem uboczny leukaferezy mogą być drętwienie i mrowienie[1], które łatwo ustępuje po podaniu preparatów wapnia. W celu wykonania przeszczepu szpiku (przeszczepu macierzystych komórek hematopoetycznych) przed leukaferezą stosuje się mobilizację szpiku za pomocą czynników wzrostowych.
Zastosowanie
Leukafereza terapeutyczna
Leukafereza terapeutyczna jest stosowana w leczeniu objawowym. Pozwala na szybkie, doraźne obniżenie bardzo dużej liczby leukocytów, kiedy ich liczba jest na tyle duża, by spowodować leukostazę[2][3] (zaburzenie przepływu krwi spowodowane leukocytozą powyżej 100 000/μl). Zastosowana przed chemioterapią pozwala zmniejszyć objawy zespołu lizy guza[4]. W przewlekłej białaczce szpikowej pomaga zmniejszyć hepatosplenomegalię[5].
Transplantologia
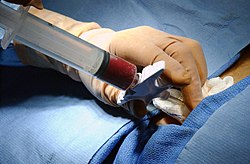
Leukafereza znajduje zastosowanie w transplantologii jako alternatywa pobrania szpiku metodą operacyjną. Jest to metoda przeszczepienia macierzystych komórek hematopoetycznych z krwi obwodowej (PBPC)[6]. Po mobilizacji szpiku kostnego za pomocą odpowiednich leków (np. kortykosteroidy i G-CSF) i uzyskaniu odpowiedniej liczby komórek CD34+ (>0,1%), z krwi dawcy są separowane komórki macierzyste szpiku (tzw. kolekcja). Następnie, po odpowiedniej obróbce i odpowiednim przygotowaniu pacjenta, komórki macierzyste mogą zostać przeszczepione. Przeszczepienie polega na przetoczeniu pobranych komórek macierzystych do naczynia centralnego biorcy. Leukafereza jest również stosowana w autogenicznym przeszczepieniu szpiku, stosowanym w sytuacji, w której pacjent wymaga terapii mieloablacyjnej lub wdrożenia programu megachemioterapii, ale ma niezmieniony chorobowo szpik (na przykład chłoniak Hodgkina[7], chłoniaki nieziarnicze[7], neuroblastoma[8], zaawansowany rak piersi[9]). Umożliwia to zastosowanie wysokich dawek leków, które zwiększają szansę na wyleczenie lub przedłużają życie chorego, ale jednocześnie prowadzą do aplazji szpiku (zniszczenie szpiku). Przeszczep umożliwia odtworzenie szpiku chorego i podjęcie niezbędnej do życia funkcji krwiotwórczej.
Koncentrat granulocytarny
Koncentrat granulocytarny (KG) jest preparatem krwiopochodnym otrzymywanym metodą leukaferezy[4]. Dodatkowo używane są środki mające na celu sedymentacje erytrocytów. Koncentrat jest stosowany u pacjentów z granulocytopenią. Obecnie ma bardzo ograniczone zastosowanie do zagrażających życiu (sepsa) zakażeń grzybiczych (grzybice układowe) lub bakteryjnych u chorych z agranulocytozą[4].
Choroby autoimmunologiczne
Metoda umożliwia selektywne usunięcie granulocytów, makrofagów i monocytów bez zmniejszenia liczby leukocytów. Znajduje to zastosowanie w leczeniu chorób autoimmunologicznych, gdzie komórki zapalnie odgrywają istotną rolę w patogenezie. Obecnie bywa stosowana w leczeniu reumatoidalnego zapalenia stawów (RZS)[10] i wrzodziejącym zapaleniu jelita grubego[11].
Przypisy
- ↑ a b Krajowy Bank Dawców Szpiku - najczęściej zadawane pytania.
- ↑ William Blum, Pierluigi Porcu, Therapeutic Apheresis in Hyperleukocytosis and Hyperviscosity Syndrome [dostęp 2014-03-02].
- ↑ D. Tan, W. Hwang, YT. Goh. Therapeutic leukapheresis in hyperleukocytic leukaemias--the experience of a tertiary institution in Singapore.. „Ann Acad Med Singapore”. 34 (3), s. 229-34, Apr 2005. PMID: 15902342.
- ↑ a b c Andrzej Szczeklik (red.): Choroby wewnętrzne. Kraków: Wydawnictwo Medycyna Praktyczna, 2010. ISBN 978-83-7430-216-6.
- ↑ GJ. Ventura, JP. Hester, TL. Smith, MJ. Keating. Acute myeloblastic leukemia with hyperleukocytosis: risk factors for early mortality in induction.. „Am J Hematol”. 27 (1), s. 34-7, Jan 1988. PMID: 3162645 (ang.).
- ↑ Chantiya Chanswangphuwana, Pawinee Kupatawintu, Panrudee Panjai, Paviga Tunsittipun i inni. Successful peripheral blood stem cell mobilization using pegfilgrastim in allogeneic stem cell transplantation. „International Journal of Hematology”. 99 (3), s. 318–322, 2014-01-29. Springer Nature. DOI: 10.1007/s12185-014-1507-0. ISSN 0925-5710. PMID: 24474639 (ang.).
- ↑ a b A.P. Rapoport i inni, Treatment of relapsed or refractory Hodgkin disease and non-Hodgkin lymphoma with high-dose chemoradiotherapy followed by unstimulated autologous peripheral stem cell rescue, „American Journal of Hematology”, 40 (2), 1992, s. 86-92, PMID: 1585923 [dostęp 2014-03-02].c?
- ↑ A. Tchirkov, J. Kanold, M. Giollant, P. Halle-Haus i inni. Molecular monitoring of tumor cell contamination in leukapheresis products from stage IV neuroblastoma patients before and after positive CD34 selection.. „Med Pediatr Oncol”. 30 (4), s. 228-32, Apr 1998. PMID: 9473757.
- ↑ Nimrod Schwella, Andrea Braun, Norbert Ahrens, Oliver Rick i inni. Leukapheresis after high-dose chemotherapy and autologous peripheral blood progenitor cell transplantation: a novel approach to harvest a second autograft. „Transfusion”. 43 (2), s. 259–264, 2003. Wiley. DOI: 10.1046/j.1537-2995.2003.00306.x. ISSN 0041-1132 (ang.).
- ↑ G Hahn, B Stuhlmüller, N Hain, J R Kalden, K Pfizenmaier, and G R Burmester. Modulation of monocyte activation in patients with rheumatoid arthritis by leukapheresis therapy. „The Journal of Clinical Investigation”. s. 862–70. DOI: 10.1172/JCI116307. PMID: 8450066.
- ↑ Leukapheresis for inflammatory bowel disease (ang.). The National Institute for Health and Clinical Excellence (NICE), 2005. [dostęp 2018-12-13]. (PDF)
![]() Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Media użyte na tej stronie
The Star of Life, medical symbol used on some ambulances.
Star of Life was designed/created by a National Highway Traffic Safety Administration (US Gov) employee and is thus in the public domain.A bone marrow harvest. Description from that page: 021204-N-0696M-180 Georgetown University Hospital, Washington, D.C. (Dec. 4, 2002) -- Surgeon Dr. Hans Janovich performs a bone marrow harvest operation on Aviation Electronics Technician 1st Class Michael Griffioen. The procedure consists of inserting a large-gauge syringe into an area of the hip and extracting the bone marrow. It is transfused into the recipient, and helps to recreate and replenish T-cells and the white and red blood cells killed while undergoing chemotherapy. Griffioen is assigned to the Pre-commissioning Unit Ronald Reagan (CVN 76) and was matched with an anonymous cancer patient through the Department of Defense Marrow Donor Program. U.S. Navy photo by Photographer’s Mate 2nd Class Chad McNeeley.
(c) Mononomic z angielskiej Wikipedii, CC BY-SA 3.0
Diagram to show the process of apheresis.
Whole blood enters the centrifuge (1) and separates into plasma (2), leukocytes (3), and erythrocytes (4). Selected components are then drawn off (5).
(Original by Toytoy) These pictures were taken by me with my cellphone camera. I was the blood donor.
- The apheresis machine before use.
- The nurse opened a kit. The blood will be contained and separated inside the kit without touching anything else. The round object at the center is the centrifuge (shaped like a bell).
- The nurse installs the tubing.
- The platelet collector bag (right) and the glass bottle of en:anticoagulant (left). In this case, they used a blood bag without a small disc-shaped white cell filter.
- The machine in operation. The green light on the far left indicates everything is normal.
- The nurse removed the kit from the machine.
They will give you a telephone number. If you lied to them about your medical history you may call them later so they can destroy that bag of blood before it is being used. Otherwise, enjoy the free cold milk they give you and remember to come again two weeks later.
The test report will usually arrive within 48 hours if you let them send you an e-mail.
- Time: 2004/12/02
- Place: The MRT Station, Taipei, Taiwan.
- It's my 172nd donation. -- Toytoy 02:12, Dec 4, 2004 (UTC)





