Mielinoliza środkowa mostu
 | |
| ICD-10 | |
|---|---|

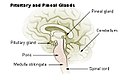
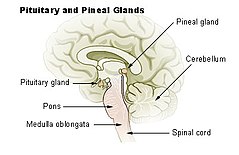
Mielinoliza środkowa mostu (zespół Adamsa-Victora-Mancalla, ang. central pontine myelinolysis, CPM, osmotic demyelination syndrome, ODS) – demielinizacyjny zespół neurologiczny, należący do grupy encefalopatii alkoholowej. Nie jest jednak swoisty dla nawykowego spożywania alkoholu, obecnie traktowany jest głównie jako zespół jatrogenny, związany ze zbyt szybkim wyrównywaniem hiponatremii. Osmotyczny zespół demielinizacyjny jest terminem szerszym, obejmującym zarówno mielinolizę środkową mostu jak i mielinolizę pozamostową[1]. Jednostkę chorobową opisali w 1958 roku Raymond Delacy Adams, Elliot Mancall i M. Victor[2].
Epidemiologia
Nie ma dokładnych szacunków co do częstości występowania CPM w populacji. Jedno badanie wykazało 29% częstość CPM w badaniu post mortem pacjentów zakwalifikowanych do przeszczepu wątroby. U 2/3 tych pacjentów wahania stężeń sodu w surowicy wynosiły zaledwie 5-20 mEq/l[3]. Nie ma doniesień o występowaniu CPM u Afroamerykanów; schorzenie częściej występuje u kobiet.
Patogeneza
CPM polega na zazwyczaj symetrycznej, niezapalnej demielinizacji w obrębie środkowej części mostu. U co najmniej 10% pacjentów z CPM demielinizacja zachodzi również w innych strukturach mózgowia, takich jak śródmózgowie, wzgórze, jądra podstawne i móżdżek; określa się ten stan jako mielinolizę pozamostową (ang. extrapontine myelinolysis).
Dokładny mechanizm w jakim dochodzi do pozbawienia neuronów osłonki mielinowej nie jest znany. Przypuszcza się, że komórki przystosowując się do stanu przewlekłej hipoosmolarności przestrzeni pozakomórkowej, aktywnie transportują efektywne osmolity poza błonę komórkową. Dzięki temu rośnie osmolarność osocza i woda zgodnie z gradientem stężeń przemieszcza się z komórek do tkanek. Zbyt szybkie wyrównywanie niedoboru elektrolitów powoduje gwałtowny wzrost osmolarności osocza, przyspieszenie ucieczki wody z komórek do przestrzeni pozakomórkowej i ich nagłe odwodnienie[4].
Objawy i przebieg
Objawy rozpoczynają się na ogół w ciągu tygodnia od suplementacyjnego wyrównania deficytu jonów Na+, o ile suplementacja przekraczała 12 mEq/l dziennie. Choroba alkoholowa zwiększa predyspozycję do rozwinięcia objawów CPM. Występują symetryczne parapareza lub tetrapareza, piramidowe objawy patologiczne (np. objaw Babińskiego), często symetryczne porażenie mięśni mimicznych twarzy i zespół opuszkowy. W skrajnej postaci CPM ma obraz zespołu zamknięcia z tetraparezą i mutyzmem. Przytomność chorego i pionowe skojarzone ruchy gałek ocznych są zachowane.
Rozpoznanie
Metodą z wyboru rozpoznania CPM jest MRI. Obrazy T2-zależne ujawniają hiperintensywne (jasne) obszary odpowiadające ogniskom demielinizacji.
Różnicowanie
W diagnostyce różnicowej zespołu należy uwzględnić:
- guzy pnia mózgu
- stwardnienie rozsiane
- ognisko udarowe
- zapalenie pnia mózgu
- zmiany po napromienianiu.
Zapobieganie i leczenie
Aby zapobiec mielinolizie środkowej mostu, zaleca się wyrównywanie hiponatremii nie szybciej niż 1 mEq/l/godzinę[5][6]. Gdy objawy CPM już się rozwiną, możliwości leczenia są ograniczone; stosuje się leczenie podtrzymujące.
Rokowanie
Rokowanie jest złe, śmiertelność w pierwszym miesiącu wynosi ponad 50%.
Przypisy
- ↑ C Lampl, K Yazdi, Central pontine myelinolysis, „European Neurology”, 47 (1), Department of Neurology, Psychiatry and Pain Clinic, General Hospital Linz, Austria 2002, s. 3-10, DOI: 10.1159/000047939, PMID: 11803185.
- ↑ Adams RD, Victor M, Mancall EL. Central pontine myelinolysis: a hitherto undescribed disease occurring in alcoholic and malnourished patients. „AMA Arch Neurol Psychiatry”. 81. 2, s. 154–72, 1959.
- ↑ Nina Singh, Victor L. Yu, Timothy Gayowski, Central nervous system lesions in adult liver transplant recipients: clinical review with implications for management, „Medicine”, 73 (2), 1994, s. 110–8, DOI: 10.1097/00005792-199403000-00004, PMID: 8152365.
- ↑ Przemysław Witek, Postępy w rozpoznawaniu i leczeniu hiponatremii, „Postępy Nauk Medycznych” (2/2008), Klinika Endokrynologii Centrum Medycznego Kształcenia Podyplomowego w Warszawie: Borgis, 2008, s. 75-82 [dostęp 2020-04-10].
- ↑ BK Kleinschmidt-DeMasters, MD Norenberg, Rapid correction of hyponatremia causes demyelination: relation to central pontine myelinolysis, „Science”, 211 (4486), 1981, s. 1068-70, DOI: 10.1126/science.7466381, PMID: 7466381.
- ↑ Laureno R. Experimental pontine and extrapontine myelinolysis. „Trans Am Neurol Assoc”. 105, s. 354–8, 1980. PMID: 7348981.
Bibliografia
- Neurologia. Podręcznik dla studentów medycyny. Wojciech Kozubski, Paweł P. Liberski (red.). Warszawa: Wydawnictwo Lekarskie PZWL, 2006, s. 344. ISBN 83-200-3244-X.
- Rachel Abbott i inni, Osmotic demyelination syndrome, „British Medical Journal”, 331 (7520), 2005, s. 829–30, DOI: 10.1136/bmj.331.7520.829, PMID: 16210283, PMCID: PMC1246086.
- Zagadnienia neurologiczne związane ze spożywaniem alkoholu. W: Wojciech Kozubski: Choroby układu nerwowego. Wojciech Kozubski, Paweł P. Liberski (red.). Warszawa: Wydawnictwo Lekarskie PZWL, 2004, s. 547–548. ISBN 83-200-2636-9.
- J.M.S. Pearce, Central Pontine Myelinolysis, „European Neurology”, 61 (1), 2009, s. 59–62, DOI: 10.1159/000175124, ISSN 0014-3022, PMID: 19033724 (ang.).
Linki zewnętrzne
- Adams-Victor-Mancall syndrome w bazie Who Named It (ang.)
- Christopher C Luzzio: Central Pontine Myelinolysis. eMedicine.
![]() Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Media użyte na tej stronie
The Star of Life, medical symbol used on some ambulances.
Star of Life was designed/created by a National Highway Traffic Safety Administration (US Gov) employee and is thus in the public domain.Autor: J Sajith et al, Licencja: CC BY 2.0
T2 weighted magnetic resonance scan image showing bilaterally symmetrical hyperintensities in Caudate nucleus (small, thin arrow), Putamen (long arrow), with sparing of Globus Pallidus (broad arrow), suggestive of Extrapontine myelinolysis.