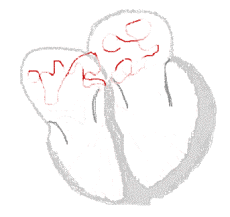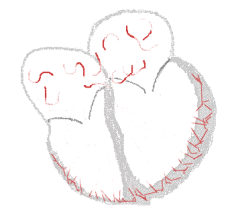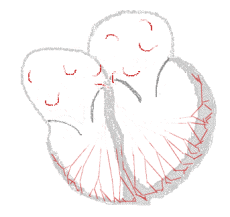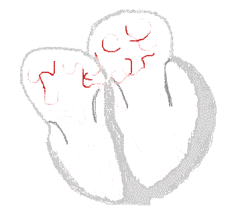Migotanie przedsionków
| Ten artykuł od 2016-12 zawiera treści, przy których brakuje odnośników do źródeł. |
| fibrillatio atriorum | |
 | |
| ICD-10 | |
|---|---|
Migotanie przedsionków (łac. fibrillatio atriorum, ang. atrial fibrillation, AF) – najczęstsze zaburzenie rytmu serca, polegające na nieskoordynowanym pobudzeniu przedsionków serca, któremu może towarzyszyć szybka akcja komór.
U podłoża migotania przedsionków leży mechanizm mnogich fal nawrotnych, tzw. mikroreentry. Najczęstszymi czynnikami predysponującymi są: niewydolność serca u osób starszych i wady zastawkowe u osób młodych. Migotanie przedsionków rozpoznaje się na podstawie zapisu EKG. Zwykle jest bezobjawowe. Prowadzi się badania nad zastosowaniem tanich, zminiaturyzowanych aparatów noszonych (przez całą dobę) przez pacjentów do monitoringu migotania przedsionków[1]. Niekiedy występują kołatania serca, duszność, ból w klatce piersiowej czy zawroty głowy. Najpoważniejszym powikłaniem są zmiany zakrzepowo-zatorowe. W leczeniu stosuje się m.in. β-blokery, werapamil, diltiazem, digoksynę, amiodaron, a także kardiowersję elektryczną i leczenie operacyjne (ablacja). W celu zapobiegania powikłaniom zakrzepowo-zatorowym niezbędne jest podawanie leków przeciwkrzepliwych (acenokumarol, warfaryna, rywaroksaban, dabigatran). Migotanie przedsionków 2-krotnie zwiększa śmiertelność w porównaniu do zdrowej populacji.
Historia
Po raz pierwszy migotanie przedsionków zostało opisane w 1874 roku (wcześniej było to niewykonalne, gdyż nie znano możliwości rejestracji potencjału elektrycznego serca), kiedy Edmé Félix Alfred Vulpian zaobserwował nieregularną aktywność elektryczną serc psów, którą nazwał „fremissement fibrillaire”[2]. Jednakże związek pomiędzy nieregularnym tętnem a chorobą był już znany od czasów starożytnych. Obraz migoczącego serca u umierających zwierząt po raz pierwszy opisał w 1628 roku William Harvey. W połowie XVIII wieku Jean Baptiste de Sénac zaobserwował współistnienie poszerzonego, podrażnionego przedsionka u osób ze zwężeniem zastawki mitralnej[3]. Nieregularne tętno związane z migotaniem przedsionków zostało po raz pierwszy zarejestrowane w 1876 roku przez Carla Wilhelma Hermanna Nothnagela, który nazwał je „delirium cordis”. Związek pomiędzy delirium cordis a utratą kurczliwości przedsionków, objawiającą się zanikiem fal tętna w żyłach szyjnych, zaobserwował sir James MacKenzie w 1904 roku[4]. Willem Einthoven w 1906 opublikował pierwszy zapis elektrokardiogramu z migotaniem przedsionków[5]. W 1909 roku Carl Julius Rothberger, Heinrich Winterberg i sir Thomas Lewis odkryli związek pomiędzy anatomicznymi i elektrycznymi przejawami migotania przedsionków a nieregularnym tętnem w delirium cordis[6][7][8].
Epidemiologia
Migotanie przedsionków jest najczęstszym zaburzeniem rytmu serca i ciągle rośnie[9]. Częstość występowania wynosi około 0,4-1% wśród całej populacji. Umieralność wśród osób z migotaniem przedsionków jest prawie dwa razy większa niż u osób z prawidłowym, zatokowym rytmem serca. Częstość występowania powikłań zakrzepowo-zatorowych (pod postacią udarów niedokrwiennych mózgu czy napadów przemijającego niedokrwienia mózgu) u chorych z AF jest około 2-7 razy większa niż u osób bez AF (zapadalność w skali rocznej wynosi około 5-7%).
Częstość występowania migotania przedsionków jest większa u mężczyzn i zwiększa się wraz z wiekiem pacjenta[9].
Etiopatogeneza
Czynniki predysponujące
- wada zastawki mitralnej (najczęstsza przyczyna u osób młodych) lub trójdzielnej
- choroba mięśnia sercowego
- wady zastawek półksiężycowatych
- nadciśnienie tętnicze
- nadciśnienie płucne
- zatorowość płucna
- guzy wewnątrzsercowe
- skrzepliny wewnątrzsercowe
- choroba niedokrwienna serca, zawał serca
- niewydolność lewokomorowa serca (najczęstsza przyczyna u ludzi starszych)
- zapalenie osierdzia
- zespół chorego węzła
- zespoły preekscytacji
- hemochromatoza
- sarkoidoza
- skrobiawica
- zapalenie mięśnia sercowego
- zwłóknienie przedsionków związane z wiekiem
- alkohol (holiday heart syndrome)
- kofeina
- papierosy
- tlenek węgla
- nadczynność tarczycy
- guz chromochłonny
- zwiększona aktywność układu przywspółczulnego lub współczulnego
- nowotwory pierwotne bądź przerzutowe zlokalizowane w ścianie przedsionków
- operacje na sercu, płucach lub przełyku
- wrodzone wady serca
- krwotok podpajęczynówkowy
- udar mózgu
- czynniki genetyczne – rodzinnie uwarunkowane migotanie przedsionków
- większe ryzyko wystąpienia migotania przedsionków występuje u osób pracujących dłużej niż 55 godzin tygodniowo[10].
Samotne AF (idiopatyczne AF) stanowi około 20-40% wszystkich przypadków migotania przedsionków.
Patofizjologia
| Przewodzenie | ||
| Rytm zatokowy | Migotanie przedsionków | |
U podłoża migotania przedsionków stoi mechanizm mikroreentry, czyli mnogich, małych fal nawrotnych – fal pobudzenia, krążących po przedsionkach, stale natrafiających na tkankę zdolną do pobudzenia. Daje to w efekcie ciągłą aktywność elektryczną przedsionków. Ostatnio także udowodniono, że, szczególnie w napadowym migotaniu przedsionków, zaburzenie rytmu inicjowane jest z ektopowych (czyli poza układem bodźcotwórczo-przewodzącym) źródeł pobudzenia, zlokalizowanych w żyłach płucnych, żyle głównej dolnej, więzadle Marshalla, tylnej wolnej ścianie lewego przedsionka, grzebieniu granicznym lub w zatoce wieńcowej.
Duża częstość skurczów przedsionka w migotaniu sprawia, że zostaje upośledzona ich funkcja tłocząca krew, co powoduje upośledzenie objętości minutowej serca nawet o 20-30%. Szczególnie jest to widocznie u osób z przerośniętą bądź „sztywną” lewą komorą serca (kardiomiopatia przerostowa), kiedy skurcze przedsionków w znacznym stopniu przyczyniają się do wypełniania komór.
Na skutek braku skoordynowanego skurczu przedsionków w niektórych miejscach (szczególnie w lewym uszku) następuje zastój krwi. Prowadzi to do zwiększonego prawdopodobieństwa powstania zakrzepu i ewentualnych powikłań zakrzepowo-zatorowych.
W migotaniu przedsionków częstość skurczu komór może być prawidłowa (węzeł przedsionkowo-komorowy fizjologicznie ogranicza szybkość przewodzenia impulsu pobudzenia do komór). Z chwilą, gdy jest obecna dodatkowa droga przewodzenia (np. pęczek Kenta), bądź istnieje dysfunkcja w układzie bodźcoprzewodzącym, może dojść do tachykardii. Glikozydy naparstnicy, werapamil, diltiazem są stosowane w celu zwolnienia akcji serca u osób z migotaniem przedsionków. Wydłużają one refrakcję i zwalniają przewodnictwo w węźle przedsionkowo-komorowym. Nie blokują natomiast przewodnictwo w dodatkowych drogach. W tych przypadkach mogą nawet powodować przyspieszenie akcji serca. U osób z dodatkową drogą przewodzenia, np. z zespołem Wolffa-Parkinsona-White’a są one przeciwwskazane.
Długotrwała szybka akcja komór podczas migotania przedsionków może prowadzić do wytworzenia kardiomiopatii rozstrzeniowej. Przywrócenie prawidłowego rytmu komór może prowadzić nawet do całkowitego odwrócenia tego schorzenia. Migotanie przedsionków może też nasilać niedomykalność zastawki dwudzielnej.
Zespoły QRS w migotaniu przedsionków są zwykle wąskie (<0,12 sek.). Szerokie zespoły QRS pojawiają się przy obecności bloku odnogi pęczka Hisa lub dodatkowej drogi przewodzenia.
Klasyfikacja
- Migotanie przedsionków rozpoznane po raz pierwszy (ang. first detected AF).
- Nawracające migotanie przedsionków (ang. recurrent AF) – jeżeli wystąpiło powyżej 2 epizodów.
- Napadowe migotanie przedsionków (ang. paroxysmal AF) – trwa poniżej 7 dni (zwykle ustępuje do 24h), samoistnie ustępuje.
- Przetrwałe migotanie przedsionków (ang. persistent AF) – trwa powyżej 7 dni, nie ustępuje samoistnie.
- Utrwalone migotanie przedsionków (ang. chronic AF) – zwykle długotrwałe, próby kardiowersji były nieskuteczne, lub nie podjęto takich prób.
U danego pacjenta mogą występować różne rodzaje migotania przedsionków.
Samotne migotanie przedsionków (ang. lone atrial fibrillation) – termin wprowadzony na określenie pacjentów w wieku poniżej 65 lat z migotaniem przedsionków, bez klinicznych ani echokardiograficznych cech choroby układu krążenia lub oddechowego. Rokowanie u takich pacjentów jest dobre.
Objawy
- kołatanie serca
- ból w klatce piersiowej
- duszność
- łatwe męczenie się
- zawroty głowy
- omdlenie
- poty
- gorsza tolerancja wysiłku
- uczucie lęku
- wielomocz
- nieregularne tętno z deficytem tętna
Niekiedy pierwszą manifestacją migotania przedsionków są powikłania zatorowe lub zaostrzenie niewydolności serca.
EKG
- całkowita niemiarowość komór z częstością akcji serca zwykle około 100-150/min
- brak załamków P
- odstępy R-R nieregularne
- obecna fala migotania – fala f (falujący ruch linii izoelektrycznej najlepiej widoczny w odprowadzeniu V1, o częstości około 350-600/min)
- zespoły QRS zwykle wąskie
Badania pomocnicze
- echokardiografia – umożliwia określenie wymiarów lewego przedsionka i lewej komory, grubości ścian i czynności lewej komory, maksymalnego ciśnienia w prawej komorze, wykrycie ewentualnej wady zastawkowej, choroby osierdzia, kardiomiopatii przerostowej, czy też stwierdzenie obecności skrzepliny
- echokardiografia przezprzełykowa (TEE) – z dużym prawdopodobieństwem umożliwia wykrycie skrzepliny w lewym przedsionku lub jego uszku
- RTG klatki piersiowej – nieprawidłowości w zakresie krążenia płucnego, choroby płuc
- próba wysiłkowa – podejrzenie choroby niedokrwiennej serca
- Holter EKG – umożliwia wykrycie epizodów bezobjawowego migotania przedsionków
- badania krwi pod kątem schorzeń tarczycy, nerek i wątroby
- Stwierdzono, że z częstszym występowaniem migotania przedsionków związane jest wysokie stężenie CRP i neopteryny(ang.) w osoczu krwi[11].
Powikłania
Powikłania zakrzepowo-zatorowe – nieprawidłowo kurczące się przedsionki powodują zaburzenia przepływu krwi i zwiększone ryzyko powstania skrzeplin (głównie w uszku lewego przedsionka). Mogą one ulec przeniesieniu do krwiobiegu i stać się źródłem zatorów, głównie w krążeniu mózgowym. Udar niedokrwienny mózgu jest najczęstszym powikłaniem zakrzepowo-zatorowym migotania przedsionków. W ciągu pierwszych 24-48 h napadu migotania przedsionków ryzyko jest stosunkowo małe, rośnie ono w miarę długości trwania napadu.
Czynniki ryzyka zwiększające ryzyko powikłań zakrzepowo-zatorowych:
- wiek (im osoba starsza tym ryzyko większe)
- zwężenie zastawki mitralnej
- sztuczna zastawka serca
- przebyty udar niedokrwienny mózgu lub TIA
- obecność skrzepliny w lewym przedsionku
- choroba niedokrwienna serca
- nadciśnienie tętnicze
- cukrzyca
- niewydolność serca
- nadczynność tarczycy
- kardiomiopatia przerostowa
Do oceny ryzyka zatorów mózgowych należy skala CHADS[12]. Uwzględnia się w niej 5 czynników ryzyka:
- C (conquestive heart failure) – nasilenie niewydolności serca
- H (hypertension) – nadciśnienie tętnicze
- A (age) – wiek
- D (diabetes mellitus) – cukrzyca
- S (stroke) – przebyty udar niedokrwienny mózgu lub TIA
| punktacja CHADS | liczba zatorów/1000 chorych/rok |
|---|---|
| 0 | 19 |
| 1 | 28 |
| 2 | 40 |
| 3 | 59 |
| 4 | 85 |
| 5 | 125 |
| 6 | 182 |
Ostra niewydolność lewokomorowa – jest spowodowana niską objętością minutową serca.
Leczenie
Leczenie napadu
Bardzo często napadowe migotanie przedsionków ustępuje w sposób samoistny.
Jeśli objawy są wyrażone w sposób umiarkowany, leczenie polega na farmakologicznej kontroli częstości rytmu komór. Stosuje się werapamil, diltiazem, β-blokery (metoprolol) lub digoksynę, wyrównuje ewentualne zaburzenia poziomu jonów magnezu i potasu i oczekuje na ustąpienie napadu.
Przy przedłużającym się migotaniu przedsionków stosuje się kardiowersję, najczęściej farmakologiczną. Stosuje się propafenon, flekainid lub amiodaron. Jeśli napad trwa poniżej 48 h kardiowersję można wykonać bez wcześniejszego przygotowania w postaci leczenia przeciwkrzepliwego. Kardiowersja farmakologiczna jest najbardziej skuteczna jeżeli napad trwa poniżej 7 dni.
Porównano czas powrotu do rytmu zatokowego u chorych, u których zastosowano kardiowersję bezwłocznie z grupą chorych, u których opóźniano kardiowersję. Stwierdzono, że obydwie metody dają wyniki nie różniące się statystycznie[13].
Z chwilą gdy napad migotania przedsionków wywołuje zaburzenia hemodynamiczne lub towarzyszy mu ból wieńcowy stosuje się kardiowersję elektryczną.
U chorych z częstym napadowym migotaniem przedsionków można zalecić w razie kolejnego napadu zażycie tzw. „tabletki podręcznej”, czyli 600 mg propafenonu (450 mg jeżeli masa ciała jest mniejsza niż 70 kg). Pacjent sam, bez konsultacji z lekarzem, przyjmuje taką tabletkę przy wystąpieniu napadu. Warunkiem jest wcześniejsze potwierdzenie skuteczności takiej terapii u chorego, a migotanie przedsionków przedłuża się, ale trwa poniżej 48 h.
Prowadzone są badania nad przydatnością stosowania etripamilu[14] (wprowadzany donosowo w postaci sprayu) dla przerwania napadu migotania przedsionków[15].
Leczenie przewlekłe
Leczenie migotania przedsionków ma trzy cele:
- Kontrolę częstości rytmu komór
- Zapobieganie powikłaniom zakrzepowo-zatorowym
- Przywrócenie rytmu zatokowego.
Strategia leczenia różni się u danych pacjentów w zależności od przebiegu choroby. W leczeniu stosuje się zarówno metody farmakologiczne jak i operacyjne (ablacja).
W przypadku napadowego migotania przedsionków należy starać się wyeliminować czynniki, które potencjalnie mogą wywoływać napad np.: alkohol, kofeinę czy nikotynę. Nie stwierdza się wpływu aktywności fizycznej na zwiększenie lub zmniejszenie ryzyka wystąpienia migotania przedsionków[16]. Nie stosuje się leczenia przewlekłego w postaci podawania leków przeciwkrzepliwych. W przypadku nawracania napadów migotania można stosować tabletkę podręczną.
Przetrwałe migotanie przedsionków – wybór strategii leczenia zależy od indywidualnych przypadków. Można dążyć do przywrócenia rytmu zatokowego, ewentualnie pozostawić migotanie przedsionków w postaci utrwalonej i kontrolować częstotliwość rytmu komór oraz przewlekle stosować leki przeciwkrzepliwe. Badania nie wykazały przewagi danej strategii, obie wiążą się z porównywalną śmiertelnością i występowaniem powikłań zakrzepowo-zatorowych.
Leczenie utrwalonego migotania przedsionków wiąże się z kontrolowaniem optymalnej częstości rytmu komór (60-80/min w spoczynku oraz 90-120/min podczas wysiłku), oraz przewlekłym stosowaniem leków przeciwkrzepliwych.
Kontrola częstości rytmu komór
W leczeniu stosuje się leki zwalniające szybkość przewodzenia w węźle przedsionkowo-komorowym. Najbardziej skuteczne jeśli chodzi o utrzymanie częstotliwości rytmu komór na optymalnym poziomie (czyli 60-80/min w spoczynku i 90-115/min w trakcie wysiłku) są β-blokery. Stosuje się także digoksynę, werapamil, diltiazem czy amiodaron. Digoksyna jest mniej skuteczna niż pozostałe leki[17], szczególnie jeśli chodzi o kontrolę częstości rytmu podczas wysiłku (należy rozważyć wtedy skojarzenie jej z β-blokerami lub werapamilem czy diltiazenem; przy nieskuteczności takiej terapii stosuje się przewlekle amiodaron). Stosuje się ją głównie u osób starszych albo przy współistniejącej niewydolności serca. Digoksyna, werapamil i diltiazem są przeciwwskazane u osób ze współistniejącym zespołem WPW.
Przy nieskuteczności leczenia farmakologicznego lub występowania skutków niepożądanych takiej terapii stosuje się ablację przeskórną węzła przedsionkowo-komorowego lub drogi dodatkowej. Nie wykonuje się ablacji bez wcześniejszej próby zwolnienia rytmu komór za pomocą leków.
W stanach ostrych w celu zwolnienia częstotliwości akcji komór stosuje się:
- u osób bez obecności dodatkowej drogi przewodzenia (np. z zespołem WPW):
- dożylnie β-blokery:
- esmolol 500 μg/kg masy ciała przez 1 min, a następnie 60-200 μg/kg masy ciała/min jako dawka podtrzymująca
- metoprolol 2,5–5 mg przez 2 min (maksymalnie trzy dawki)
- propranolol 0,15 mg/kg masy ciała
- dożylnie blokery kanałów wapniowych:
- dożylnie β-blokery:
- u osób z obecnością dodatkowej drogi przewodzenia (np. z zespołem WPW):
- dożylnie amiodaron 150 mg przez 10 min, a następnie 0,5–1 mg/min jako dawka podtrzymująca
- u osób z niewydolnością serca bez obecności dodatkowej drogi przewodzenia:
W stanach przewlekłych w celu zwolnienia częstotliwości akcji komór stosuje się:
- β-blokery, np.:
- metoprolol 25–100 mg dwa razy dziennie
- propranolol 80–240 mg/d
- diltiazem 120–360 mg/d
- werapamil 120–360 mg/d
- u chorych z niewydolnością serca bez obecności dodatkowej drogi przewodzenia:
Zapobieganie powikłaniom zakrzepowo-zatorowym
Szacuje się, że stosowanie przewlekłego leczenia przeciwkrzepliwego u osób z migotaniem przedsionków zmniejsza o około 60-80% częstość powikłań zakrzepowo-zatorowych[18]. Do leczenia przeciwkrzepliwego kwalifikują się wszyscy chorzy z przetrwałym bądź utrwalonym migotaniem przedsionków. Przy napadowym AF istotny jest czas trwania napadu. Jeśli trwa on poniżej 48 godzin można podjąć próbę umiarowienia (kardiowersja (farmakologiczna lub elektryczna) bez wcześniejszego przygotowania przeciwkrzepliwego. Gdy napad przedłuża się powyżej 48 godzin zaleca się stosowanie doustnego antykoagulantu 3-4 tygodnie przed kardiowersją i po kardiowersji.
| Czynniki ryzyka | Rodzaj leczenia |
|---|---|
| Brak |
| Rozważamy leczenie aspiryną lub którymś z poniższych:
|
| acenokumarol/warfaryna lub ww NOAC |
| acenokumarol (INR 2,5-3,5 lub większy) |
Przywrócenie i utrzymanie rytmu zatokowego
Wybór leku zależy od rodzaju współistniejącej choroby organicznej serca.
| Współistniejąca choroba | Lek pierwszego rzutu | Lek drugiego rzutu |
|---|---|---|
| nieobecna | propafenon flekainid | sotalol amiodaron chinidyna dizopiramid |
| choroba niedokrwienna serca | sotalol | amiodaron dizopiramid chinidyna |
| niewydolność serca | amiodaron | |
| nadciśnienie tętnicze | amiodaron (przy przeroście lewej komory) propafenon, flekainid (przy niepowiększonej lewej komorze) | sotalol amiodaron chinidyna dizopiramid |
Najskuteczniejszym lekiem jeśli chodzi o utrzymywanie rytmu zatokowego jest amiodaron. Jest rzadko stosowany jako lek pierwszego rzutu ze względu na swoje liczne działania niepożądane.
W leczeniu stosuje się także β-blokery. Są one mniej skuteczne w kontrolowaniu rytmu zatokowego niż wyżej wymienione, ale posiadają szereg zalet istotnych przy współistniejących chorobach organicznych serca. W związku z tym bardzo często są stosowane jako leki pierwszego rzutu. W leczeniu stosuje się głównie: metoprolol, karwedilol i bisoprolol.
Nie zaleca się stosowania β-blokerów u chorych ze współistnieniem niewydolności serca i migotania przedsionków[19].
Leczenie inwazyjne
U osób z migotaniem przedsionków opornym na leczenie należy rozważyć ablację przezskórną – izolację żył płucnych. Stosuje się ją głównie u chorych z objawami podmiotowymi i prawidłową wielkością lewego przedsionka.
Ablację należy również rozważyć u chorych poddawanych operacji kardiochirurgicznej z innych przyczyn (można wtedy zabieg wykonać jednoczasowo) – ablacja chirurgiczna.
Rokowanie
Migotanie przedsionków dwukrotnie zwiększa śmiertelność w porównaniu do zdrowej populacji. Pogarsza także jakość życia chorych. Przy braku leczenia przeciwkrzepliwego ryzyko udaru niedokrwiennego mózgu zwiększa się pięciokrotnie. U osób z migotaniem przedsionków przyjmujących przewlekle kumarynę obserwuje się zwiększone ryzyko wystąpienia demencji[20][21].
Zobacz też
- trzepotanie przedsionków
- skala CHA2DS2–VASc
Przypisy
- ↑ Mark Lown i inni, Screening for Atrial Fibrillation using Economical and Accurate Technology (From the SAFETY study), „The American Journal of Cardiology”, 2018, DOI: 10.1016/j.amjcard.2018.07.003.
- ↑ Vulpian A. Note sur les effets de la faradisation directe des ventricules du coeur chez le chien. Archives de Physiologie Normale et Pathologique. 1874; 6:975.
- ↑ John McMichael, History of atrial fibrillation 1628-1819 Harvey-de Senac-Laennec, „British Heart Journal”, 48 (3), 1982, s. 193-197, PMID: 7049202, PMCID: PMC481228.
- ↑ MacKenzie J. The inception of the rhythm of the heart by the ventricle. Br Med J. 1904; 1:529-36.
- ↑ Einthoven W. Le telecardiogramme. Archives Internationales de Physiologie. 1906; 4:132-64.
- ↑ Rothberger CJ, Winterberg H. Vorhofflimmern und Arhythmia perpetua. Wiener Klinische Wochenschrift. 1909; 22:839-44.
- ↑ Lewis T. Auricular fibrillation: a common clinical condition. Br Med J. 1909; 2:1528.
- ↑ Kenneth M. Flegel, From delirium cordis to atrial fibrillation: historical development of a disease concept, „Annals of Internal Medicine”, 122 (11), 1995, s. 867-873, DOI: 10.7326/0003-4819-122-11-199506010-00010, PMID: 7741373.
- ↑ a b Deirdre A. Lane i inni, Temporal Trends in Incidence, Prevalence, and Mortality of Atrial Fibrillation in Primary Care, „Journal of the American Heart Association”, 6(5), 2017, DOI: 10.1161/JAHA.116.005155.
- ↑ Mika Kivimaki i inni, Long working hours as a risk factor for atrial fibrillation: a multi-cohort study, „European Heart Journal”, 2017, DOI: :10.1093/eurheartj/ehx324.
- ↑ H. Zuo i inni, Association of plasma neopterin with risk of an inpatient hospital diagnosis of atrial fibrillation: results from two prospective cohort studies, „Journal of Internal Medicine”, 283, 2018, s. 578–587, DOI: 10.1111/joim.12748.
- ↑ G.Herold, Medycyna wewnętrzna, Warszawa, Wydawnictwo Lekarskie PZWL, s. 322-323, 2005, ISBN 83-200-3322-5.
- ↑ Nikki A.H.A. Pluymaekers i inni, Early or Delayed Cardioversion in Recent-Onset Atrial Fibrillation, „The New England Journal of Medicine”, 2019, DOI: 10.1056/NEJMoa1900353.
- ↑ US National Library of Medicine: Efficacy and Safety of Intranasal MSP-2017 (Etripamil) for the Conversion of PSVT to Sinus Rhythm (NODE-1). 2016. [dostęp 2018-08-03].
- ↑ Bruce S. Stambler i inni, Etripamil Nasal Spray for Rapid Conversion of Supraventricular Tachycardia to Sinus Rhythm, „Journal of the American College of Cardiology”, 72 (5), 2018, DOI: 10.1016/j.jacc.2018.04.082.
- ↑ Marijn Albrecht i inni, Physical activity types and atrial fibrillation risk in the middle-aged and elderly: The Rotterdam Study, „European Journal of Preventive Cardiology”, 2018, DOI: 10.1177/2047487318780031.
- ↑ Naqash J. Sethi i inni, Digoxin for atrial fibrillation and atrial flutter: A systematic review with meta-analysis and trial sequential analysis of randomised clinical trials, „PLoS One”, 13(3):e0193924, 2018, DOI: 10.1371/journal.pone.0193924.
- ↑ Choroby wewnętrzne, Andrzej Szczeklik (red.), Jerzy Alkiewicz, t. I, Kraków: Medycyna Praktyczna, 2005, s. 201, ISBN 83-7430-031-0, OCLC 830805120.
- ↑ Dipak Kotecha, Jane Holmes, Henry Krum et al.. Efficacy of β blockers in patients with heart failure plus atrial fibrillation: an individual-patient data meta-analysis. „The Lancet”, Early Online Publication, 2 September 2014. (ang.).
- ↑ Kevin G. Graves i inni, Atrial fibrillation incrementally increases dementia risk across all CHADS2 and CHA2DS2VASc strata in patients receiving long-term warfarin, „American Heart Journal”, 188, 2017, s. 93–98, DOI: 10.1016/j.ahj.2017.02.026, PMID: 28577686.
- ↑ Hans-Christoph Diener i inni, Atrial Fibrillation and Cognitive Function: JACC Review Topic of the Week, „Journal of the American College of Cardiology”, 73(5), 2019, s. 612-619, DOI: 10.1016/j.jacc.2018.10.077.
Bibliografia
- Choroby wewnętrzne, Andrzej Szczeklik (red.), Jerzy Alkiewicz, t. I, Kraków: Medycyna Praktyczna, 2005, s. 196-202, ISBN 83-7430-031-0, OCLC 830805120.
- Medycyna Praktyczna - miesięcznik, Kraków, Medycyna Praktyczna, 1 (191) styczeń 2007, s. 27-60, 2007, ISSN 0867-499X
- Interna, Włodzimierz Januszewicz, Franciszek Kokot, Witold Bartnik, wyd. Wyd. 1 (dodr.), t. I, Warszawa: Wydawnictwo Lekarskie PZWL, [cop. 2004], s. 72-76, ISBN 83-200-2871-X, OCLC 749696682.
- G. Herold, Medycyna wewnętrzna, Warszawa, Wydawnictwo Lekarskie PZWL, s. 321-325, 2005, ISBN 83-200-3322-5.
- L.S. Lilly (red.), Patofizjologia chorób serca, Wrocław, Wydawnictwo Medyczne Urban & Partner, s. 211-213, 1996, ISBN 83-85842-01-2.
- S. Maśliński, J. Ryżewski (red.), Patofizjologia, Warszawa, Wydawnictwo Lekarskie PZWL, s. 598-599, 2000, ISBN 83-200-2404-8.
- T. Tomasik, A. Windak, A. Skalska, J. Kulczycka-Życzkowska, J. Kocemba, Elektrokardiografia dla lekarza praktyka, Kraków, Uniwersyteckie Wydawnictwo Medyczne Vesalius, s. 56, 1996, ISBN 83-85688-03-X.
Linki zewnętrzne
![]() Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Media użyte na tej stronie
The Star of Life, medical symbol used on some ambulances.
Star of Life was designed/created by a National Highway Traffic Safety Administration (US Gov) employee and is thus in the public domain.Autor: Autor nie został podany w rozpoznawalny automatycznie sposób. Założono, że to JHeuser (w oparciu o szablon praw autorskich)., Licencja: CC-BY-SA-3.0
content: Skizze Erregungsleitung im Herzen bei Sinusrhythmus
Autor: BruceBlaus, Licencja: CC BY-SA 4.0
Atrial Fibrillation. See a full animation of this medical topic.
Autor: Autor nie został podany w rozpoznawalny automatycznie sposób. Założono, że to JHeuser (w oparciu o szablon praw autorskich)., Licencja: CC-BY-SA-3.0
content: Skizze Erregungsleitung im Herzen bei Vorhofflimmern
Autor: J. Heuser JHeuser, Licencja: CC-BY-SA-3.0
Heart rate diagram of a Holter recording showing an episode of atrial fibrillation (11:00 pm - 3:20 am)
Autor: J. Heuser, Licencja: CC-BY-SA-3.0
Scheme of atrial fibrillation (top) and sinus rhythm (bottom). The purple arrow indicates a P wave, which is lost in atrial fibrillation.