Proteza
Proteza (gr.[1] prósthesis „zamocowanie, przyłączenie, dodatek”[2]) – w medycynie oznacza sztuczne uzupełnienie brakującej części ciała lub narządu[3]. Dziedziną wiedzy zajmującą się zagadnieniami związanymi z wykonywaniem i stosowaniem protez jest protetyka. Jest to główny dział ortopedii, ale dotyczy również dziedzin takich jak stomatologia i biomechatronika (nauka dotycząca wykorzystywania urządzeń mechanicznych w organizmie człowieka w celu zastąpienia utraconych narządów). W dzisiejszych czasach protezy są powszechnie stosowane. Zastępują narządy obarczone wrodzoną niepełnosprawnością, jak i te, których pełna sprawność została utracona np. w wyniku wypadków lub chorób. Mogą dotyczyć narządów wewnętrznych np. sztuczna zastawka serca lub zewnętrznych jak np. powszechnie stosowana sztuczna szczęka.
Ważne aby nie mylić protezy z ortezą. Podstawowa różnica dotyczy zakresu obowiązków przedmiotu. Protezy to całościowe obiekty zastępujące dany narząd, które nie mają na celu leczenia niepełnosprawności. Natomiast ortezy tylko wspomagają funkcjonowanie słabego organu, stosowane zwykle aby przywrócić jego pełną sprawność.
Motywacje
Dziejom człowieka od wieków towarzyszy chęć ulepszania ciała ludzkiego. Wychodząc od samego początku istnienia ludzie tworzyli i udoskonalali coraz to nowe przedmioty, które miały pomagać w codziennym życiu np. podczas polowania lub przemieszczania się, i które z czasem zastąpiły pierwotne ręce i nogi. Polowania nie mogły odbywać się bez broni, a chodzenie przestało być jedyną możliwością dotarcia do celu. Podobnie historia kształtowała się w dziedzinie protetyki. Istnieją dwie główne przyczyny, z których wynika potrzeba rozwoju nauki. Są to wady wrodzone i traumatyczne konfliktowe wydarzenia. W dziejach ludzkości nie było okresu, w którym rodziłyby się wyłącznie zdrowe dzieci. Wady genetyczne lub wykształcone podczas okresu ciąży jak np. brak lub nie pełne wykształcenie jakiejś kończyny były widoczne gołym okiem co zwykle w zamierzchłych czasach uznawane było za akt zemsty bogów. Dlatego wiele kultur po dziś dzień wyrzuca lub zabija niepełnosprawne niemowlęta[4]. Jednak największą przyczyną zainteresowania możliwościami naprawy ludzkiego ciała były wojny i epidemie, podczas których amputacje były jedyną gwarancją przeżycia i powszechnym środkiem leczenia ran poniesionych podczas walki.
Historia
Początki protetyki
Najstarsza znaleziona i zidentyfikowana proteza należy do egipskiej mumii. Jest to duży palec u nogi i liczy sobie ponad pięć tysięcy lat, gdyż pochodzi z 3000 r. p.n.e[5]. Inne źródła podają, że równie stary przypadek amputacji i zastosowania protezy został odnotowany w świętych księgach hinduizmu, Wedach. W najstarszej z nich o nazwie Rygweda, tworzonej w latach 3500 r. p.n.e. – 1800 r. p.n.e. opisano pierwszą amputację. Dotyczyła ona królowej Viśpli, która straciła nogę w walce. Przygotowano dla niej metalową nogę, która umożliwiała jej chodzenie, a nawet prowadzenie dalszych walk[4]. Drugim najstarszym przykładem zastosowania protezy jest palec innej egipskiej mumii pochodzący z okresu 1070 – 664 r.p.n.e[6].
Z listów pochodzących z połowy piątego wieku p.n.e. pisanych prawdopodobnie przez Hipokratesa czytamy o zalecanych amputacjach kończyn zarażonych gangreną, w celu uniknięcia śmierci.
Dwieście lat później powstaje sztuczna kończyna wykonana z brązu, żelaza i drewna (znaleziona we Włoszech w 1858 roku)[7]. W czasie II wojny punickiej (218 – 202 r. p.n.e.), Marcus Sergius stracił prawą rękę i rzekomo został zaopatrzony w żelazną rękę, której efektywnie używał w dalszej walce.
Następnie informacje znajdujemy w dziele De Medicina rzymskiego uczonego Celsusa żyjącego w czasach Chrystusa, można znaleźć bardzo szczegółowy opis przebiegu amputacji, a w setnym roku naszej ery, za pomocą nowych metod takich jak wypalanie, amputowano już nie tylko z powodu gangreny, ale także wrzodów, guzów i poważnych urazów.
W średniowieczu rycerze, którzy stracili kończynę w walce, używali protez głównie dla zamaskowania swojej słabości przez przeciwnikiem. Zwykle zastępcza ręka tworzona była w taki sposób, aby skutecznie utrzymywać tarczę i umożliwiać tym samym dalszą walkę.
Okres od XVI do XIX wieku
Wynalezienie prochu i rozwój broni palnej spowodował znaczny wzrost ilości amputacji. Zmieniły się także metody. Francuski chirurg Ambroise Paré żyjący w XVI w. powrócił do podwiązywania skóry amputowanej kończyny oraz stworzył protezy rąk i nóg. Zaprojektował sztuczną ręka o nazwie: „le petit Lorrain”[4]. Ręka miała stały kciuk i ruchome, sprężynowe palce. On też wymyślił pierwszą protezę powyżej kolana ze sztucznym stawem kolanowym. Następnie w 1674 r. również we Francji powstała opaska ograniczająca krwawienie.
W 1696 r. Pieter Verduyn opracował pierwszą ruchomą protezę poniżej kolana, która później stała się wzorcem dla obecnego stawu skokowego. Kolejnym etapem była opaska Petita, która umożliwiała kontrolę krwawienia. Francuz zmodyfikował także sposób amputacji, robiąc okrągłe poprzeczne nacięcia na dwóch poziomach. Jego metoda została rozszerzona do potrójnych nacięć w 1803 r.
Podczas wojen napoleońskich technika amputacji znacząco się rozwinęła. Działali wtedy Francuz Larrey i Anglik Gutherie. Konieczność sprawiała, że amputacje wykonywane były natychmiast po urazie, co paradoksalnie przyczyniło się do obniżenia śmiertelności tych zabiegów. Ponadto okazało się, że natychmiastowa amputacja zmniejsza ryzyko zakażenia oraz nawrotu krwotoku. Wtedy też przeprowadzono pierwszą amputację biodra.
W 1800, Londyńczyk, James Potts, zaprojektował drewnianą protezę nogi i gniazdo, stalową protezę kolana i przegubową stopę, która kontrolowana była przez ścięgna kikuta (pomiędzy kolanem a kostką). Dalej znana była jako „noga Anglesey” (od markiza Anglesey, który stracił nogę w bitwie pod Waterloo i używał tej protezy), a następnie w USA w 1839 r. otrzymała miano „nogi Selpho” (od Williama Selpho, który przywiózł ją zza oceanu).
Niemiecki dentysta, Peter Ballif zaprojektował w roku 1818, protezy kończyn górnych i ramion umożliwiające zgięcia i wyprosty palców. W 1843 roku, Sir James Syme odkrył nową metodę amputacji stawu skokowego poniżej kolana. W 1846 roku Benjamin Palmer poprawił „nogę Selpho” dodając przednią sprężynę, gładki wygląd i sztuczne ścięgna, aby lepiej symulować naturalny ruch.
Wprowadzenie pierwszego znieczulenia w 1846 r. oraz metod odkażających Listnera sprawiło, że czas operacji mógł się wydłużyć, co otworzyło drogę do rozwoju zarówno chirurgom, jak i protetykom.
W 1863 roku, Dubois Parmlee wynalazł protezę z gniazdem ssącym oraz zamocowanie protez obydwu rąk i nóg. Później Gustav Hermann zaproponował w 1868 roku wykorzystanie aluminium zamiast stali, aby uczynić sztuczne kończyny lżejszymi i bardziej funkcjonalnymi, ale dopiero w 1912 r. Marcel Desoutter, wykonał pierwszą aluminiową protezę. W tym samym roku Dorrance wynalazł hak, protezę ręki, który z modyfikacjami stosowany jest do teraz.
W 1898 roku, Vanghetti wynalazł możliwość przeniesienia skurczów zdrowych mięśni do zasilania protezy[8].
Wojny w XIX i XX w.
W okresie 1861-1865 r. wojna secesyjna dała możliwości rozwoju protetyki okaleczając ok. 30 000 osób tylko po stronie unii[9]. Następnie w pierwszej połowie XX w. obie wojny światowe przyniosły za sobą kolejne tysiące pacjentów, dlatego na rozwój tej dziedziny poświęcano dużo środków materialnych. Również Wojna wietnamska w latach 1957–1975 pomnożyła liczbę zabiegów amputacji.
Udział w rozwoju protetyki ma też fakt pojawienia się pierwszych telefonów, a przez to katalogów telefonicznych, które wpłynęły na rozwój reklam, również dotyczących protetyki.
Wszystkie te konflikty zbrojne były motorem napędowym przemysłu protetycznego. Najszybszym jego owocem była, stworzona przez Rosjan w 1960 r., sztuczna ruchoma ręka. Protezy stawały się coraz bardziej funkcjonalne i komfortowe.
Typy protez
Podział ze względu na funkcjonalność
Kosmetyczna
Tego typu protezy są lekkie i tanie, ale mają bardzo ograniczoną ruchliwość. Za pomocą takich protez można jedynie biernie chwytać lekkie przedmioty. Ich największą zaletą są walory estetyczne, dlatego największy nacisk w produkcji kładzie się na precyzyjny wygląd, często nie do odróżnienia ze zdrową kończyną. Są przeznaczone dla pacjentów, którzy mogą w pełni funkcjonować bez utraconej kończyny i nie chcą wyróżniać się swoją niepełnosprawnością.
Mechaniczna
Proteza jest połączona przewodami z mięśniami wyżej położonymi (w przypadku kończyny), co umożliwia kontrolę nad funkcjami protezy poprzez fizyczne skurcze i rozkurcze mięśni. Tego typu kończyna nigdy nie zastąpi prawdziwej, ale może realizować pewne funkcje. Dzięki takiej protezie użytkownik fizycznie czuje siłę wykonywanej pracy. Jednocześnie wiąże się to z nieuniknionym skutkiem jakim jest zmęczenie, które jest zawsze dużo większe niż w przypadku pełnosprawnej osoby.
Mioelektryczna
Jest to proteza zasilana zewnętrznie. Odczytuje ona sygnał mięśniowy EMG przy użyciu elektrod i wspomaga ruch za pomocą silników, dzięki czemu nie wymaga od użytkownika tak wiele wysiłku. Jednocześnie zapewnia większą siłę względem protez mechanicznych. Do zalet większości protez mioelektrycznych można także zaliczyć ich budowę, niewymagającą dodatkowych pasków i uprzęży, co pozwala na zapewnienie użytkownikowi większej swobody ruchów[10]. Minusem tych protez jest ich waga oraz wysoka cena. Jest to aktualnie najbardziej zaawansowany typ protez[11].
Podział ze względu na miejsce amputacji
Podstawowym czynnikiem decydującym o typie protezy jest miejsce amputacji, gdyż określa funkcje, które proteza musi spełniać. W dziedzinie protez wykształciły się cztery główne rodzaje protez:
- Transradialna – proteza ręki poniżej łokcia.
- Transhumeralna – proteza ręki powyżej łokcia.
- Transtibialna – proteza nogi poniżej kolana.
- Transfemoralna – proteza nogi powyżej kolana[12].
Rodzaje zamocowania
Zawór ssący
Kikut umieszczany w gnieździe wypycha powietrze jednostronnym zaworem dzięki temu tworzy się podciśnienie, które trzyma protezę na właściwym miejscu.
Mechanizm zatrzaskowy
Jest to sposób mechanicznego zamocowania protezy z zastosowaniem zamka wmontowanego w lej protezy oraz leja silikonowego / żelowego ze specjalnie wkręconym bolcem (prętem).
Pasy/szelki
W obecnych czasach są bardzo mało używane. Stosowane są tylko w przypadkach pacjentów u których niemożliwe są inne sposoby montażu albo jako dodatkowe zabezpieczenie.
Wytwarzanie
Większość protez nie jest wykonywana masowo i jedynie pojedyncze części pochodzą z masowej produkcji. W proces ich tworzenia zaangażowanych jest zwykle wielu specjalistów takich jak chirurg, protetyk czy fizjoterapeuta. Wytwarzanie protez jest pełne ważnych szczegółów, których nie wolno przeoczyć aby osiągnąć wyrób jak najbardziej przypominający prawdziwą naturalną kończynę.
Etapy produkcji protezy
- Ocena amputacji i wstępna analiza możliwości fizycznych.
- Pomiary ciała – aby kończyna było idealnie dopasowana należy dokładnie zbadać ciało pacjenta. Przykładowo przy tworzeniu protezy ręki ważne są długości odpowiednich fragmentów korpusu, a także umiejscowienie kości, mięśni i ścięgien w nienaruszonej części kikuta.
- Odlew kikuta – najczęściej wykonywany jest z gipsu, ponieważ szybko schnie i daje wierny obraz.
- Tworzenie gniazda – arkusz przeźroczystego termoplastycznego tworzywa rozgrzewa się w piecu, a następnie owija wokół formy. Za pomocą dociskania i odsysania powietrza uzyskuje się model gniazda.
- Testowanie modelu gniazda – dzięki przeźroczystości protetyk sprawdza szczelność i dopasowanie modelu. Aby proteza mogła służyć jak najdłużej wygoda użytkownika stawiana jest na tym etapie na pierwszym miejscu.
- Formowanie gniazda – operacja i obserwacja zmian anatomicznych kikuta
- Wytwarzanie protezy – istnieje mnóstwo rodzajów protez i materiałów, najczęściej elementy odlewane są z aluminium lub strugane w drewnie i łączone przy pomocy śrub i klejów.
- Proteza jest montowana i dopasowywane są elementy estetyczne takie jak naciągana pianka imitująca skórę.
- Nauka obsługi, konserwacja i modyfikacje[13]
Szczegółowe opisy produkcji
Nowoczesne technologie
Materiały
Przez lata drewno było najwygodniejszym materiałem, z którego wykonywano protezy. Do największych zalet tego surowca zaliczano korzystny stosunek wytrzymałości do wagi oraz łatwość formowania. Jednak rozwój techniki odkrył materiały dające większy komfort użytkownikowi. Aktualnie, w procesie wytwarzania protez, najczęściej spotykamy włókno węglowe. Materiał ten jest lekki i bardzo wytrzymały, dlatego najlepiej imituje utraconą kończynę. Innym materiałem często używanym w protezach jest tytan, który zapewnia dłuższą żywotność i trwałość urządzenia[14].
Protezy dla sportowców
Protetyka w dzisiejszych czasach rozwinęła się do tego stopnia, że produkowane są specjalistyczne protezy, których działanie ogranicza się tylko do wykonywania jednej czynności. W przypadku protez ukazanych na zdjęciach, są one przeznaczone do wspomagania osiągania jak najlepszych rezultatów sportowych. Bieganie, jeżdżenie na rowerze, wspinaczka czy uprawianie wszelakich sportów wodnych i zimowych nie jest już niemożliwe dla osób po amputacji i co więcej nie jest już w żadnym stopniu problematyczne, gdyż osiągnięcia protetyki w niektórych dziedzinach przekraczają możliwości prawdziwych ludzkich kończyn oszczędzając przy tym wiele siły człowieka. Wynika to z zastosowania nowoczesnych materiałów i kształtów.
Proteza służąca do biegania ma kształt przypominający literę C. Dolna część protezy nie przypomina stopy. Wynika to z faktu, iż podczas biegania nie używa się pięty. Jednocześnie taki kształt zapewnia odpowiednią sprężystość sztucznej kończyny.
Protezy, które podczas uprawiania sportu połączone są z jakimś innym elementem np. rowerem lub nartą również mają odpowiedni kształt, tak, aby możliwe było bezpośrednie wpięcie kończyny np. w pedał roweru lub wiązanie narty.
Innym przykładem wyglądu dostosowanego do wymaganej funkcjonalności jest proteza służąca do wspinaczki. Wyglądem przypomina ptasie szpony dzięki czemu bez większych trudności opiera się o nierówności skał[15].
C-Leg
C-Leg jest to proteza stawu kolanowego, która za pomocą zestawu czujników analizuje charakter ruchu i dopasowuje hydraulikę protezy tak aby jak najwierniej imitować chód. Wszystkie pomiary przeprowadzane i analizowane są w czasie rzeczywistym przez mikroprocesor dzięki czemu kończyna może dopasować swoje działanie do aktualnych warunków takich jak chodzenie po nierównym terenie czy po schodach. C-Leg rozpoznaje fazę chodu przez co reaguje nawet na zmianę szybkości. Użytkownik tego typu protezy nie musi poświęcać tyle uwagi na teren oraz nie marnuje zbyt wiele sił, gdyż proteza zasilana jest za pomocą akumulatora. Ponad 20000 osób wypróbowało już tę nowoczesną protezę, a przeprowadzone na nich badania wykazały, że jakość życia użytkowników znacznie wzrosła[16].
Sygnał nerwowy
W najnowocześniejszych kończynach, opracowanych przez dr Todda Kuikena z Instytutu Rehabilitacyjnego w Chicago, wykorzystywany jest mózg człowieka, którego naturalnym zadaniem jest kontrolowanie mięśni. Nerw, który niegdyś prowadził do zdrowej kończyny, po amputacji kończy się gdzieś w kikucie kończyny. Idea tej metody zakłada przekierowanie nerwu i poprowadzenie go do dowolnego mięśnia, na którym umieszczono elektrody. Sygnał z mózgu, który normalnie decydował o ruchu kończyny, teraz przepływa do innego mięśnia, wywołuje jego skurcz, co działa na elektrodę i może włączyć silniki odpowiedzialne za ten właśnie ruch w protezie. Wniosek jest taki, że aby poruszyć tą zaawansowaną kończyną wystarczy pomyśleć o tym ruchu tak jak w przypadku zdrowego człowieka. Dzięki tej technice przywrócona jest pacjentowi jeszcze jeden ważna cecha: dotyk. Sztuczna proteza może czuć, jeśli uruchomi odwrotną do przedstawionej powyżej procedury, czyli po dotknięciu przekazuje impuls do odpowiedniego mięśnia, a przez nerw sygnał, który mózg niegdyś odbierał jako ból[17].
FluidHand
The FluidHand jest to jedna z najnowszych technologii w zakresie protezy dłoni. Stworzona została przez niemiecki zespół specjalistów, którego kierownikiem był Stefan Schultz, w Centrum Badań w Karlsrühe z udziałem oddziału Ortopedii Uniwersyteckiego Szpitala w Heidelbergu w Niemczech. Ręka ta posiada indywidualnie ruszające się palce, gdzie drugi i trzeci palec mają możliwość zginania w dwóch punktach. W każdym stawie umieszczony jest oddzielny dysk co daje pełną niezależności palców. Cały ruch odbywa się dzięki lekkim miniaturowym tłokom hydraulicznym. Proteza podłączona jest do nerwów użytkownika, dzięki czemu każdy ruch kontrolowany jest przez mózg oraz w zależności od nasilenia impulsu pacjent może regulować siłę nacisku. Sam autor mówi o niej, że jest tak intuicyjna, iż nauka obsługi zajmuje około kwadransa[18].
Protezy pamięci
W 2011 roku nastąpił pierwszy przełomowy moment w krótkiej historii protetyki mózgu. Opracowano wówczas pierwszy implant pamięci. Choć eksperymenty na ludziach pozostają wciąż w planach przyszłości, testy na szczurach przyniosły zaskakujące rezultaty. Urządzenie składało się z mikroprocesora oraz 32 elektrod i miało przechwytywać, replikować i odkodowywać kod impulsów, które jedna warstwa mózgu przesyła do drugiej. Do testów naukowcy wykorzystali dwie dźwignie. Zadaniem szczura było przesunięcie jednej dźwigni, a następnie po pewnym krótkim czasie przesunięcie drugiej z nich. Okazało się, że po farmakologicznym zablokowaniu impulsów mózgu szczura i przesyłaniu takich samych impulsów za pomocą urządzeni, zwierzę „pamiętało”, którą dźwignię powinno wybrać. Chociaż pierwsze próby były bardzo prymitywne, naukowcy twierdzą, że wykorzystanie tej technologii w przyszłości w bardziej rozbudowanych projektach przyczyni się do poprawy pamięci u osób cierpiących z powodu udaru mózgu lub demencji starczej[19].
Protezy dla zwierząt
W dzisiejszych czasach więcej mówi się o profesjonalnej pomocy zwierzętom. Właściciele swoich czworonogów coraz chętniej wyposażają swoje niepełnosprawne zwierzęta w różnego rodzaju protezy. Jest wiele czynników wpływających na metodę powstawania protez oraz ortez dla zwierząt. Przede wszystkim zwierzęta domowe są bardzo zróżnicowaną grupą już na poziomie gatunkowym. Opieką ortopedyczną otaczane są najczęściej koty oraz psy, ale nie tylko. W przypadku protezowania zwierząt tak samo jak u ludzi nie dopuszcza się możliwości masowej produkcji modeli. Każde zwierzę oraz jej defekt są rozpatrywane indywidualnie za pomocą różnych technik pomiarowych i zazwyczaj przy współpracy z lekarzem weterynarii. Podstawowym zadaniem protezy jednej kończyny u zwierzęcia czworonożnego jest wsparcie prawidłowej mechaniki ciała i zapobieganie degradacji kręgosłupa oraz nadmiernemu obciążeniu innych stawów spowodowanych podpieraniem się zwierzęcia na kikucie lub nienaturalnymi podskokami. Protezy kończyn u zwierząt wytwarzane są z różnych materiałów i za pomocą różnych technik. Najczęściej opisywaną metodą wytwarzania protez dla zwierząt jest metoda wydruku 3D. Druk przestrzenny w protezowaniu pozwala na opracowanie prototypu modułowego i w zależności od potrzeb wymiany poszczególnych części protezy[20].
Przypisy
- ↑ Grzegorz Jagodziński, Skróty i symbole,
https://web.archive.org/web/20130325135223/http://grzegorj.w.interia.pl/lingwpl/skroty.html. - ↑ „A Greek–English Lexicon at Perseus Project” Liddell, Henry George; Scott, Robert
http://www.perseus.tufts.edu/hopper/text?doc=Perseus:text:1999.04.0057:entry=pro/sqesis. - ↑ Słownik języka polskiego, PWN,
http://sjp.pwn.pl/slownik/2572770/proteza. - ↑ a b c „A Brief Review of the History of Amputations and Prostheses” Earl E. Vanderwerker, jr., M. D.
https://web.archive.org/web/20071014173159/http://www.acpoc.org/library/1976_05_015.asp. - ↑ „Walk Like an Amputated Egyptian” Kathy A. Svitil
http://discovermagazine.com/2001/apr/breakwalk/#.Ua2U3Zw_TIV. - ↑ Cartonnage Prosthetic Toe, British Museum – opis – Plik:CartonnageProstheticToe-BritishMuseum-August19-08.jpg.
- ↑ „A Brief History of Prosthetics” Kim M. Norton
http://www.amputee-coalition.org/inmotion/nov_dec_07/history_prosthetics.html. - ↑ „History of Amputation Surgery and Prosthetics” A. Bennett Wilson Jr., B.S.M.E.
http://www.oandplibrary.org/alp/chap01-01.asp. - ↑ The „History of Prosthetic Devices” Meredith Britt, Liz Ellen, Heather Thomas
https://web.archive.org/web/20130521074018/http://www.unc.edu/~mbritt/Prosthetics%20History%20Webpage%20-%20Phys24.html. - ↑ Types of Upper Extremity Prosthetic Arms, Aether Biomedical, 3 czerwca 2021 [dostęp 2021-07-29] (ang.).
- ↑ „Types of Prosthesis” Steven Lamb
http://bme240.eng.uci.edu/students/10s/slam5/types.html. - ↑ „Prostheses Prosthetics and Artificial Limbs” http://www.disabled-world.com/assistivedevices/prostheses/.
- ↑ How artificial limb is made – material, manufacture, making, used, parts, components, structure, procedure, www.madehow.com [dostęp 2017-11-26] (ang.).
- ↑ „5 Major Advances in Robotic Prosthetics”
https://web.archive.org/web/20130524062746/http://news.discovery.com/tech/robotics/five-major-advances-robotic-prosthetics.htm. - ↑ http://www.amputacja.pl/index.php?cat=24&sub=80&lang=pl.
- ↑ Home – Ottobock, www.ottobock.com [dostęp 2017-11-26] (ang.).
- ↑ „How Prosthetic Limbs Work” Isaac Perry Clements
http://science.howstuffworks.com/prosthetic-limb5.htm. - ↑ „Upgrading the Prosthetic Hand” Kate Baggott
http://www.technologyreview.com/news/410152/upgrading-the-prosthetic-hand/?nopaging=1%2520#%20ixzz2V9nQsyu8. - ↑ A First Step Toward a Prosthesis for Memory Lauren Gravitz
https://web.archive.org/web/20130530212737/http://www.technologyreview.com/news/424452/a-first-step-toward-a-prosthesis-for-memory/. - ↑ Maciej Gołaszewski, Roman Grygoruk, Igor Bissenik, Wykorzystanie skanowania przestrzennego i druku 3D w procesie tworzenia protezy kończyny zwierzęcia, „Mechanik”, 2015.
![]() Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Przeczytaj ostrzeżenie dotyczące informacji medycznych i pokrewnych zamieszczonych w Wikipedii.
Media użyte na tej stronie
The Star of Life, medical symbol used on some ambulances.
Star of Life was designed/created by a National Highway Traffic Safety Administration (US Gov) employee and is thus in the public domain.SAN DIEGO (July 30, 2009) Steven McManus, right, from Coronado Surfing Academy, teaches basic surfing to amputee participants and physical therapists from the 2009 Military Amputee Advanced Skills Training (MAAST) workshop. Naval Medical Center San Diego hosted the MAAST workshop to provide prosthetic fitting, therapeutic training, and education to rehabilitation teams in order to elevate the physical performance of injured service members. (U.S. Navy photo by Mass Communication Specialist 3rd Class Jake Berenguer/Released)
the work of the U.S. Army in the Philipines
Autor: The U.S. Army, Licencja: CC BY 2.0
Sgt. Jerrod Fields, a U.S. Army World Class Athlete Program Paralympic sprinter hopeful, works out at the U.S. Olympic Training Center in Chula Vista, Calif. A below-the-knee amputee, Fields won a gold medal in the 100 meters with a time of 12.15 seconds at the Endeavor Games in Edmond, Okla., on June 13, 2009.
See more at www.army.mil
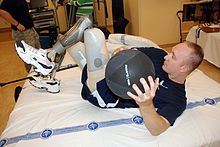
Photo by Tim Hipps, FMWRC Public AffairsSAN DIEGO (OCT. 15, 2007) - Air Force Capt. David K. Berling performs abdominal training with a medicine ball during routine therapy in the new Comprehensive Combat and Complex Casualty Care (C5) at Naval Medical Center San Diego. The C5 is a program of care that manages severely injured or ill patients from medical evacuation through in patient care, out patient rehabilitation, and eventual return to active duty or transition from the military. U.S. Navy photo by Mass Communication Specialist 2nd Class Greg Mitchell (RELEASED)
Staff Sgt. Luis Elias lost his right hand in June of 2009, but prosthetic devices and a robotic bionic hand got him back on the job as a drill sergeant.
See more at www.army.mil
Drill sergeant returns to duty following amputationA soldier in the U.S. Army plays fooz-ball with two prosthetic limbs. Courtesy of the U.S. Army, by Walter Reed photographers. Photo Courtesy of U.S. Army
Autor: Jon Bodsworth, Licencja: Copyrighted free use
Cropped version of image of a prosthetic toe from ancient Egypt, now in the Egyptian Museum in Cairo. The big toe is carved from wood and is attached to the foot by a sewn leather wrapping.
a woodcut showing full and cutaway views of an artificial leg with joints at the knee and ankle
Autor:
Autor: Klaus D. Peter, Wiehl, Germany, Licencja: CC BY 3.0 de
Orbita prosthesis made of glass and silicon used in patient after enucleation of the right eye due to carcinoma.
In primo piano, uno sciatore "seduto" sul monosci.
American actor Owen Wilson gripping Lance Cpl. Brandon Mendez's new myoelectric arm.